Что такое хейлит
Хейлит - воспаление красной каймы, слизистой оболочки и кожи губ, проявляющееся краснотой, отеком, шелушением, трещинами, корками. Субъективно хейлиты сопровождаются зудом, покалыванием, чувством напряжения губ.
Причиной хейлитов могут быть механические, физические, химические, инфекционные факторы, а также нарушения функции внутренних органов.
Условно хейлиты делят на первичные (самостоятельные или собственно хейлиты) и вторичные, являющиеся следствием какого-либо заболевания или другой внутренней причины.
Помимо перечисленных форм, некоторые авторы выделяют в качестве самостоятельных нозологических форм микотический, поверхностный гнойный гландулярный, глубокий гнойный (апостематозный), гиповита-минозный хейлит, хейлит при заболеваниях эндокринной системы и др.
Первичные хейлиты
Метеорологический хейлит. Причиной является холод, ветер, повышенная или пониженная влажность, длительное пребывание на солнце. Заболевание наблюдается преимущественно у лиц, работающих на открытом воздухе, и не имеет четкой сезонности в отличие от актинического хейлита. Чаще встречается у мужчин. Проявляется гиперемией и инфильтрацией красной каймы (чаще только нижней губы), сухостью, шелушением и трещинами.
Лечение заключается в устранении раздражающих факторов, применении гигиенической губной помады, жирных кремов. При выраженных воспалительных явлениях рекомендуется кратковременное использование кортикостероидных кремов.
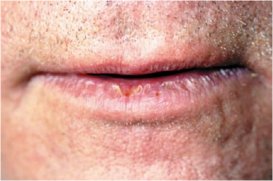
Актинический хейлит обычно поражает только нижнюю губу. Возникает у лиц, подвергающихся постоянному воздействию солнечных лучей. Заболевание встречается чаще в весенне-летнее время у мужчин после 40 лет со светлыми фенотипами кожи (I или II).
Клинически выделяют сухую и экссудативную форму. При сухой форме красная кайма губ покрывается мелкими беловатыми чешуйками, корками и трещинами Наряду с этим можно наблюдать бледные зоны атрофии с шероховатой поверхностью или зоны беловатого цвета с нечеткими контурами. У некоторых больных на красной кайме губ видны участки ороговения или даже веррукозных (бородавчатых) разрастаний. Риск возникновения карциномы высок, поэтому при инфильтрации, длительно существующих трещинах или язвенном поражении следует произвести биопсию.
Экссудативная форма актинического хейлита протекает более остро и проявляется в весенне-летнее время участками ярко-красной гиперемии на отечном фоне красной каймы нижней губы. При обострении процесса на губе появляются мелкие пузырьки, которые быстро вскрываются, оставляя более или менее обширные эрозированные поверхности, которые впоследствии покрываются корками. Субъективно больные жалуются на зуд или жжение. В осенне-зимний период наступает улучшение. Это заболевание может являться фоном для развития злокачественного процесса, поэтому необходимо обязательное наблюдение врача. Длительно существующие эрозии, трещины, язвы с уплотнением в основании или ороговением подвергают гистологическому исследованию для исключения злокачественного процесса.
Дифференциальную диагностику экссудативной формы актинического хейлита следует проводить с аллергическим (атопическим) хейлитом, эксфолиативным хейлитом, красной волчанкой. Атопический хейлит не ограничивается только нижней губой, не имеет четкой сезонности. В диагностике помогают тщательно собранный анамнез и не менее тщательный осмотр кожи, на которой обычно есть характерные признаки заболевания.
Эксфолиативный хейлит отличается от сухой формы актинического хейлита частым поражением красной каймы не только нижней, но и верхней губы. Поражение на нижней губе при красной волчанке создает особенные трудности в дифференциальной диагностике. В затруднительных случаях следует прибегнуть к диагностической биопсии.
Абразивный преканкрозный хейлит Манганотти является особой формой длительно текущего актинического хейлита. Это предраковое заболевание. На красной кайме нижней губы расположена одна или несколько неглубоких эрозий неправильной формы с гладкой, красной поверхностью, периодически покрывающейся корками. Эрозии располагаются чаще в боковой, а не в центральной части губы, и существуют долго. Возможна спонтанная эпителизация эрозий, но затем снова наступает рецидив.
Непременное условие лечения хейлита - смена профессии или занятия (горные лыжи, альпинизм), связанного с длительным пребыванием на открытом воздухе. Назначают антиоксиданты (каротиноиды, токоферол), антималярийные препараты (хлоридин по 0,25 г или гидрокси-хлорохин по 0,2 г 2 раза в сутки в течение 2-3 нед). Наружно применяют кортикостероидные кремы. При неэффективности консервативного лечения используют более радикальные методы. Отличные результаты дает вапоризация углекислотным лазером или жидким азотом, но этот метод исключает гистологический контроль. При поверхностной вапоризации возможны рецидивы. Эффективность электрокоагуляции сопоставима с применением криотерапии или углекислотного лазера, но рубцевание более медленное, а гистологическое исследование также невозможно. Сообщалось о применении фотодинамической терапии: нанесение на пораженные участки аминолевулиновой кислоты с последующим облучением лазером с длиной волны 595 нм (Alexiades-Armenakas M., 2006). Самым радикальным методом остается хирургическое иссечение под местной анестезией части красной каймы с пораженным участком. При этом в послеоперационном периоде отмечаются парестезии губы, зуд.
Если при гистологическом исследовании биоптата, взятого у больного хейлитом Манганотти, установлено, что процесс не вышел за пределы эпидермиса, можно ограничиться вапоризацией углекислотным лазером или криотерапией. В других случаях прибегают к хирургическому иссечению красной каймы.
Прогноз благоприятный, но длительно существующая сухая форма может служить фоном для развития предраковых заболеваний.
Профилактика - это применение фотозащитных средств с высокой степенью защиты (SPF 30-50).
Помимо перечисленных форм, некоторые авторы выделяют в качестве самостоятельных нозологических форм микотический, поверхностный гнойный гландулярный, глубокий гнойный (апостематозный), гиповитаминозный хейлит, хейлит при заболеваниях эндокринной системы и др.
Эксфолиативный хейлит - хроническое заболевание красной каймы губ, которым чаще болеют женщины в возрасте от 18 до 40 лет. Частой причиной заболевания является привычка облизывать или покусывать губы, что наблюдается у субъектов с неустойчивой психикой.
Клиническая картина своеобразна: поражается не вся поверхность красной каймы, а только ее часть в виде узкой ленты от одного угла рта к другому. При этом ни сами углы рта, ни часть красной каймы, соседствующая с окружающей кожей, ни слизистая оболочка не вовлекаются в процесс. Выделяют сухую и экссудативную формы, которые могут переходить одна в другую.
При сухой форме на фоне застойной гиперемии одна или обе губы покрыты линейно расположенными полупрозрачными чешуйками, плотно спаянными своим центром с красной каймой, а периферическая часть приподнята. Больные нередко их скусывают, при этом образуются участки яркой гиперемии, на которых через несколько дней снова нарастают чешуйки серого или серо-коричневого цвета, напоминающие пластинки слюды. Процесс продолжается неопределенно долго в виде стойкого шелушения губ. Субъективно больных беспокоят сухость и жжение в области поражения.
При экссудативной форме на отечной и инфильтрированной красной кайме губ (или только одной губы, чаще нижней) образуются обильные корки в виде сплошной ленты. Свисая с губы в виде фартука, она создает впечатление тотального поражения красной каймы, но на самом деле процесс не выходит за границы от переходной зоны со слизистой оболочкой (зоны Клейна) до середины красной каймы. Полоска красной каймы, граничащая с кожей, остается непораженной. Течение эксфолиативного хейлита длительное, хроническое, но трансформации этой формы в злокачественный процесс не наблюдается.
Клиническое сходство с этой формой имеет эксфолиативный хейлит Крокера, встречающийся у подростков и молодых людей. Его причиной является привычка облизывать и покусывать губы.
Лечение зависит от этиологического фактора, лежащего в основе заболевания.
Гландулярный хейлит - заболевание губ, обусловленное хроническим воспалением гипертрофированных слюнных желез, протоки которых из-за врожденной гетеротопии открываются на границе красной каймы губ - в зоне Клейна.
Выделяют две формы гландулярного хейлита. Первичный хейлит связан с другими заболеваниями губ, не является редким заболеванием, встречается в 3-6%, в 2 раза чаще у мужчин, особенно после 40 лет, чем у женщин.
Клиническая картина первичного гландулярного хейлита включает в себя расширенные протоки устьев слюнных желез в виде красных точек, расположенных на слизистой оболочке губы (чаще нижней), из которых выделяется слюна в виде мелких капель - симптом росы. Постоянное смачивание губы слюной приводит к ее мацерации, а испарение слюны - к возникновению сухости, трещин и эрозий, а также к различным формам предраковой трансформации.
Вторичный гландулярный хейлит является сопутствующим симптомом лейкоплакии, красного плоского лишая, красной волчанки и некоторых других дерматозов у лиц без гетеротопии слюнных желез.
Присоединение инфекции (обычно кокковой) превращает обычный хейлит в гнойный.
Лечение первичного гландулярного хейлита особенно эффективно при диатермокоагуляции слюнных желез с помощью волоскового электрода. При большом количестве измененных слюнных желез прибегают и их хирургическому иссечению. В случае гнойного хейлита используются мази с антибиотиками или комбинированные мази, содержащие топический кортикостероид и антибиотик. Лечение вторичного гландулярного хейлита основано на терапии основного заболевания, признаком которого он является.
Профилактика заключается в санации полости рта и диспансерном наблюдении за больными.
Вторичные хейлиты
Вторичные (симптоматические) хейлиты представляют собой постоянные или непостоянные проявления на красной кайме губ основного заболевания (атопического дерматита, экземы, красной волчанки и др.) .
Атопический хейлит обычно сочетается с другими клиническими признаками атопического дерматита: высыпаниями на коже локтевых сгибов, подколенных ямок, шеи. Лечение - местные аппликации кортикостероидных и гидратирующих кремов на фоне общей терапии основного заболевания.
Экзематозный хейлит также рассматривается как симптом основного аллергического заболевания с другими кожными проявлениями, но в некоторых случаях (аллергия к пластмассе или металлу зубных протезов, к компонентам зубных паст) может быть самостоятельным заболеванием.
Клиническая картина варьирует от умеренной красноты или шелушения до более значительных проявлений в идее отека, яркой гиперемии, везикул, пузырей, эрозий, кровянистых или желтоватых корочек, а иногда и участков мокнутия. При длительном хейлите клиническая картина приобретает черты хронического воспаления: застойная гиперемия, инфильтрация губ, трещины и плотные складки в углах рта. Присоединение вторичной инфекции приводит к микробному хейлиту и способствует частым рецидивам болезни.
Лечение - системная терапия основного заболевания с короткими курсами лечения губ кортикостероидными кремами.
Аллергические (контактные) хейлиты возникают по типу реакции замедленного типа на вещества, контактирующие с красной каймой губ. Встречаются преимущественно у женщин. Этиологическими факторами могут быть губная помада, зубная паста, зубные протезы, металлические мундштуки духовых инструментов, некоторые пищевые вещества.
По течению аллергические хейлиты могут быть острыми или хроническими. Острые хейлиты проявляются эритемой, отеком, везикулярными высыпаниями, корками и сильным зудом. Границы поражения нечеткие, могут выходить за пределы красной каймы губ. Хронические аллергические хейлиты проявляются эритематозно-сквамозными высыпаниями и трещинами на губах. Уртикарные высыпания на красной кайме губ и на слизистой рта обычно имеют алиментарное происхождение. Хейлит быстро исчезает при устранении вызвавшей его причины.
Лечение. В первую очередь следует выявить и исключить аллергены как причину заболевания. Внутрь назначают антигистаминные препараты на 10-14 дней; наружно - кортикостероидные кремы.
Медикаментозные хейлиты также относятся к вторичным хейлитам и обусловлены приемом некоторых фармакологических препаратов. Проявляются в виде красноты, шелушения, трещин на губах. Гидратирующие кремы, как правило, позволяют уменьшить побочный эффект терапии. В редких случаях приходится уменьшить суточную дозу препарата.
Другую группу медикаментозных хейлитов представляют высыпания на губах и на слизистой рта при синдроме Стивенса-Джонсона и синдроме Лайелла. Они являются аллергической реакцией на различные медикаменты и возникают через 7-21 день после начала лечения в виде отека, эрозий, корок, отслоения слизистой оболочки и кожи.
Инфекционные хейлиты в зависимости от вызвавшей их причины подразделяются на вирусные, бактериальные и микотические.
Вирусные хейлиты. Причина - вирус простого герпеса (обычно 1-го типа), встречаются часто. На губе появляются мелкие сгруппированные пузырьки, после вскрытия которых остается эрозия, вскоре покрывающаяся коркой. Одновременно возможны стоматит и увеличение регионарных лимфатических узлов.
Лечение следует начинать в первые часы после возникновения клинических проявлений. В большинстве случаев локальное применение мази ацикловир дает отчетливый терапевтический эффект. В тяжелых и упорных случаях прибегают к приему ацикловира внутрь в дозе 5 мг/кг каждые 5 ч. Вирус простого герпеса, однажды попавший в организм, там постоянно присутствует в латентном состоянии, поэтому возможны обострения болезни в каждом случае снижения иммунитета (перенесенная болезнь, избыточная инсоляция и пр.). Профилактическое локальное применение фотозащитного средства перед инсоляцией снижает риск обострения болезни.
Бактериальные хейлиты чаще вызываются стрептококками или стафилококками. На губах, обычно в углу рта, появляются корки, после удаления которых видна эрозия. Бактериальный хейлит фактически представляет собой импетиго и поддается соответствующему лечению.
Микотический (кандидозный) хейлит проявляется эритемой и отеком губы, нередко ее болезненными трещинами, препятствующими нормальному приему пищи. Одновременно у больного можно обнаружить явления стоматита. Если процесс становится хроническим и не поддающимся лечению, то следует обследоваться для исключения иммунодефицита, в том числе вызванного ВИЧ-инфекцией.
Гиповитаминный хейлит возникает при значительном дефиците витаминов C, B2, B12. При дефицит витамина PP красная кайма становится блестящей, покрытой трещинами и эрозиями. При недостатке рибофлавина (B2) возникают трещины в углах рта.
Гранулематозный хейлит Мишера чаще поражает одну (особенно нижнюю) губу без видимой причины и имеет хроническое течение. В настоящее время гранулематозный хейлит рассматривается не в качестве самостоятельной нозологической формы, а как составная часть синдрома Россолимо-Мелькерсона-Розенталя.
Синдром Россолимо-Мелькерсона-Розенталя в своей полной форме включает триаду симптомов: гранулематозный хейлит, парез лицевого нерва и складчатый язык.
Заболевание обычно начинается внезапно с отека одной (реже обеих) губы, край которой вздувается, выворачивается, отстает от зубов и мешает артикуляции и приему пищи. Однажды возникнув, отек существует неопределенно долго, временами увеличиваясь или уменьшаясь. Редкие случаи исчезновения отека через различные промежутки времени сменяются рецидивом.
При парезе лицевого нерва частичная или полная потеря тонуса мимических мышц ведет к расширению глазной щели и опущению угла рта на стороне поражения. При разговоре заметна асимметрия мимики больного.
Третий симптом - складчатый, отечный язык наблюдается примерно у 60% больных. На языке образуются полосы или пятна, он неравномерно увеличен. Хорошо видны глубокие борозды, особенно в центре языка, которая делит его примерно на равные части. Поверхность становиться бугристой и напоминает булыжную мостовую.
Диагностика при наличии всей триады симптомов не представляет затруднений, но у части больных может отсутствовать один или два характерных признака. Единственным клиническим проявлением остается макрохейлия.
Лечение синдрома представляет значительные трудности. Традиционно применяемые кортикостероиды (преднизолон по 40-60 мг/сут в течение 2-4 нед с последующим медленным снижением дозы) и антибиотики широкого спектра действия, как и антималярийные препараты, умеренно эффективны. В качестве альтернативы применяют нестероидные противовоспалительные препараты (ибупрофен по 400-800 мг/сут) или метронидазол по 500 мг/сут (Kano Y., 1992). Клофазим (лампрен) приносит улучшение у части пациентов, особенно на ранних стадиях заболевания. Препарат назначают в дозе 100 мг/сут в течение 10 дней, затем через день в той же дозе в течение 6 мес.
При отсутствии эффекта от консервативной терапии применяют хирургическое иссечение части ткани губы. Однако этот метод не предотвращает рецидивов заболевания.




 Степень депрессивного риска
Степень депрессивного риска